診療科のご案内
眼科
特色と治療方針
疾患によっては視機能の改善や維持が
少しずつ可能となってきました。

- 内障や糖尿病網膜症の患者さんが、失明予防だけでなく生涯少しでも
より良い視機能で過ごしていただけるように取り組んでいきたいと思っています。
眼の特性上、いったん失われた部分の回復が困難な場合があり、いかに発症を予防するか、早期に治療に介入できるかが非常に重要なことになってきます。失明原因の第一位である緑内障は診断技術の進歩により患者数が逆に増加傾向ですが、治療による視機能の回復が困難な疾患であるために早期発見、早期治療が必要な疾患です。また第3位である糖尿病網膜症は、以前は1位でしたが診断、治療技術の進歩により失明患者さんの数は減少してきているものの、ある程度進行してしまうとやはり視機能の回復が難しく、必ずしも良好なQOLを維持できていないのが現状です。
緑内障に関しては早期発見に努めるとともに、治療後のアドヒアランスを向上させるため患者さんに疾患に対する理解を深めていただき、点眼治療を確実に行えるような配慮を行っていきます。
また糖尿病網膜症に関しても、糖尿病眼手帳を普及させ患者さんに疾患をよく知っていただくだけではなく、院内外の内科医との連携や眼科への定期検診の推進に力を入れ、治療だけでなく発症や進行予防に努めていきます。
治療困難で視力が失われてしまわれた患者さんには残された視機能を有効にご使用いただけるように、今後ロービジョンの体制も整えていきたいと考えております。
当科ではスタッフ一同、良好な視機能維持を目標に、患者さんと寄り添っていきたいと考えております。
診療内容
対象疾患や可能な検査、治療、手技
- 白内障
- 主に2.3mmの小切開超音波乳化吸引術での手術を行っています。重症例や眼内レンズの強膜内固定にも対応しています。適応に応じてトーリック眼内レンズ(乱視矯正用)も使用しています。
- 網膜硝子体疾患
- 糖尿病網膜症:蛍光眼底造影検査、3次元眼底像撮影装置(OCT)により、病態を把握し、病状に応じてレーザー治療、抗VEGF薬硝子体内注射、硝子体手術を行います。
網膜剥離:病状の進行が早いため、受診当日あるいは翌日に手術的治療が必要となることが多い疾患です。術式は眼球の外側からシリコンのスポンジやバンドを縫いつけるバックリング手術と眼球の内側から処置する硝子体手術の2通りがありますが、どちらの方法で行うかは、患者さんの年齢、裂孔の場所や大きさ、網膜剥離の程度、硝子体の状態などにより決定します。眼内に空気やガスを注入した場合は、術後一定期間うつぶせ姿勢となります。
黄斑円孔、黄斑上膜:OCTで診断、病態を把握します。硝子体手術で治療し、眼内にガスや空気を注入した場合は一定期間うつ伏せ姿勢となります。
加齢黄斑変性症:蛍光眼底造影検査、OCTで診断、病態を把握し、主に抗VEGF薬硝子体内注射による治療を行います。効果が見られても再度悪化し、繰り返し投与が必要となることが多いです。また薬剤が高額であるため、高額療養費制度をご利用いただくと負担額が軽減される場合があります。
網膜静脈閉塞症:蛍光眼底造影検査、OCTにより、病態を把握し、黄斑浮腫に対して抗VEGF薬硝子体内注射を、閉塞領域が広い場合は増殖性変化を防ぐためにレーザー治療を行います。
- 緑内障
- 眼所見、視野検査、OCTにより、まず緑内障の病型と進行程度を把握し、点眼治療、レーザー治療、手術的治療(主に線維柱帯切除術)など適応に合わせて治療方針を決定します。緑内障発作の場合は緊急に対応します。
- ぶどう膜炎、視神経疾患
- 原因検索のため血液検査、胸部レントゲン撮影、CTやMRIなどによる副鼻腔~眼窩~頭蓋内等の検索や他科への受診などを行い、治療方針を決定します。特殊なぶどう膜炎の場合は、必要に応じて前房水を採取して精査を行うこともあります。
- 眼瞼内反症(ホッツ法)、翼状片(主に遊離弁移植)
- 外来手術で対応します。
認知症や精神疾患をお持ちの患者さんの白内障手術や小児の霰粒腫手術などで局所麻酔が困難な場合は、全身麻酔での対応も可能です。
- ※当院では眼瞼下垂、眼瞼腫瘍等の手術は形成外科で、涙道疾患の手術は耳鼻咽喉科でお願いしています。
- ※小児の斜視、弱視の保存的な治療に関しては対応しておりますが、特殊な斜視や成人の場合などで手術的治療が必要な場合は他施設への紹介をさせていただいております。
主な検査・医療機器
- 白内障手術装置
- インフィニティ ビジョンシステム(アルコン):超音波白内障手術を行う機器です。(※1)
- 網膜硝子体手術装置
- コンステレーション ビジョンシステム(アルコン):網膜硝子体手術とともに白内障手術も可能な機器です。(※2)
- 手術用顕微鏡
- 眼科手術用顕微鏡 OPMI VISU 200(カールツァイスメディテック)
- 3次元眼底像撮影装置
- DRIOCT Triton(トプコン):網膜や視神経の断層写真から眼底疾患や緑内障を他覚的に評価できる機器で、診断、治療経過を把握するのに有効です。(※3)
- レーザー走査型眼底検査装置
- ハイデルベルグスペクトラリスHRAⅡ(JFCセールスプラン):フルオレセインとインドシアニングリーンの2種の造影剤の同時撮影と眼底自発蛍光の撮影が可能な機器で、様々な眼底疾患の診断と治療に有効です。
- レーザー光凝固装置
- ノーバスオムニマルチカラー光凝固レーザー(日本ルミナス):糖尿病網膜症、静脈閉塞症や網膜裂孔などの網膜疾患や緑内障などの治療を行う機器です。
- ヤグレーザー
- タンゴプロオフサルミックレーザー(エレックス):後発白内障や開放隅角緑内障の治療の際に使用する機器です。
- 自動視野計
- ハンフリーフィールドアナライザー(カールツァイスメディテック):視野を計測する機器です。定期的に計測することで経時的に進行の程度をみることができます。
- 光干渉式眼軸帳測定装置
- OA-1000(トーメーコーポレーション):眼軸帳を測定する機器で、主に白内障手術の際に使用する眼内レンズの度数を決定するために必要となります。
- 超音画像診断装置
- UB-8000(トーメーコーポレーション):白内障や硝子体出血、混濁などで眼底が観察できない際に、超音波で断層像を撮影し眼内の状態を確認できる機器です。
-

- インフィニティ(※1)
-

- コンステレーション(※2)
-

- OCT(※3)
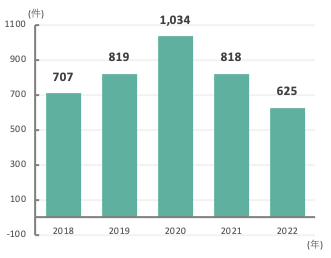
診療実績
-
白内障手術
-
硝子体手術
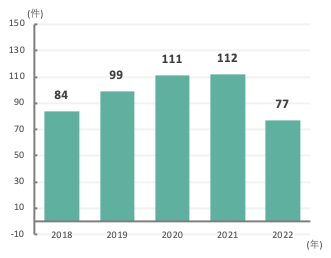
-
網膜復位術
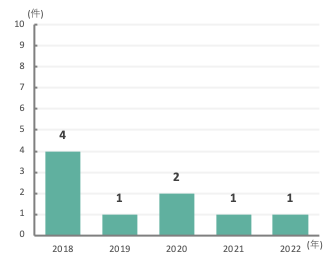
-
緑内障手術
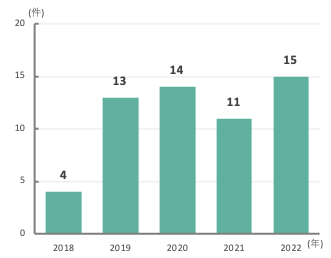
-
抗VEGF薬硝子体内注射
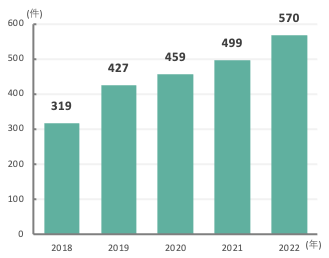
-
翼状片手術
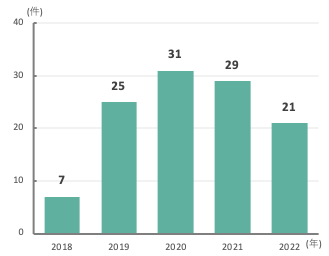
診療スタッフ
-
眼科代表部長
山田 麻里
- 専門医・
認定医・
専門分野等 - 日本眼科学会専門医
名古屋市立大学医学部臨床准教授
名古屋市立大学医学部非常勤講師
臨床研修指導医
- 略歴
- 名古屋市立大学卒
1989年医師免許取得
2015年4月赴任
- 専門医・
-
眼科外来部長
加藤 房枝
- 専門医・
認定医・
専門分野等 - 日本眼科学会専門医
名古屋市立大学医学部非常勤講師
- 略歴
- 信州大学卒
2008年医師免許取得
2022年7月赴任
- 専門医・
-
医員
武内 淳
- 略歴
- 名古屋市立大学卒
2019年医師免許取得
2024年10月赴任
-
医員
北條 貴広
- 略歴
- 福井大学卒
2020年医師免許取得
2023年4月赴任
-
医員
早見 拓真
- 略歴
- 福井大学卒
2022年医師免許取得
2025年10月赴任
受診時の留意点
- 眼底などの精密検査を行う場合は、点眼薬で散瞳(瞳孔を広げること)することがあります。まぶしくなったりピントが合わなくなったりして元の状態に戻るまでに4~5時間ほどかかりますので、特に初診の患者さんはお車の運転でのご来院を控えてください。
- 点眼薬は内服薬と違って使用量に個人差があります。次回の受診までに足らなくなったり多く残ったりしないように、1本の点眼薬の使用日数や受診時の残量などがわかるようにしていただけると良いです。
- 当科では糖尿病の患者様に、「糖尿病眼手帳」をお配りしています。眼科受診の記録を付けることで、患者さんご自身に眼の状態をよく知っていただくだけでなく、眼科医と内科医の架け橋にもなります。眼科受診の際に必ずご持参ください。まだお持ちでない方がみえましたら、診察の際にお渡ししていますのでお申し出ください。失明を予防するための重要なアイテムとなります。
※受診の際は、受付時間・診察時間・休診日を必ずご確認ください。